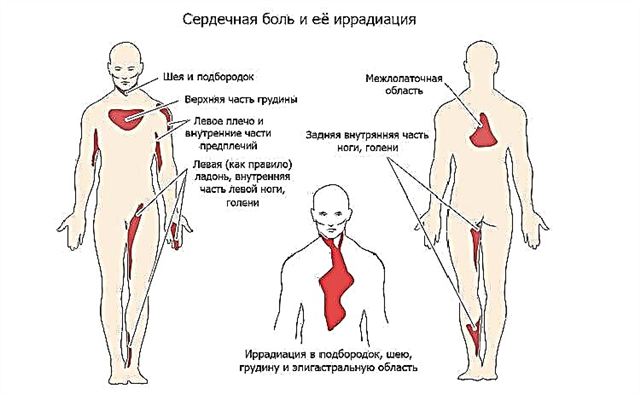
Die Repolarisationsstörung des Myokards ist ein elektrokardiographisches Phänomen, das bei vielen Menschen auftritt. Um zu verstehen, was das Konzept der "Repolarisation" im Allgemeinen bedeutet, müssen Sie sich der grundlegenden Physiologie zuwenden.
Was ist das
Das menschliche Herz besteht aus 2 Arten von Zellen - typischen Kardiomyozyten (Muskelzellen, die für die Kontraktion sorgen) und atypischen Kardiomyozyten (die Nervenimpulse erzeugen und weiterleiten). Dank der Aktivität der letzteren ist das Herz zu einer konstanten und rhythmischen Kontraktion fähig. Dies wird als Automatismus bezeichnet.
In dem Moment, in dem das Herz ruht (kontrahiert nicht), befinden sich positiv geladene Partikel (Kationen) außerhalb der Kardiomyozytenmembran und negativ geladene Partikel (Anionen) im Inneren.
Wenn Ionen beginnen, sich durch spezielle Kanäle zu bewegen, ändert sich die Membranladung (innen auf „+“, außen auf „-“). Sobald der Ladungsunterschied einen bestimmten Wert erreicht, wird eine Erregungswelle erzeugt (Depolarisation tritt auf), die auf die Muskelzellen übertragen wird und das Herz kontrahiert. Dann kehren die Ionen an ihren ursprünglichen Platz zurück (das Myokard entspannt sich) und der Zyklus wiederholt sich erneut. Dieser Moment der umgekehrten Bewegung von Ionen wird als Repolarisation bezeichnet.
Eine Verletzung der Repolarisation ist ein sehr häufiges Phänomen sowohl bei Erwachsenen als auch bei Kindern (häufiger bei Männern). Darüber hinaus kann es bei absolut gesunden Menschen und bei Menschen mit schweren Herzerkrankungen beobachtet werden.
Eine besondere Art dieser Pathologie sticht separat hervor - Syndrom der frühen Repolarisation des Myokards oder der Ventrikel (VAD), hauptsächlich bei Jugendlichen und sogar Neugeborenen, die keine Herzkrankheit haben. SRDS kann auch bei Erwachsenen gefunden werden.
Ursachen des Auftretens
Die genaue Ursache der Störungen der Repolarisationsprozesse ist unbekannt. Die Pathologie kann sich unter den folgenden Bedingungen entwickeln:
- Autonomes Dysregulationssyndrom - besser bekannt als vegetativ-vaskuläre Dystonie;
- organische Herzkrankheit - ischämische Erkrankung, Myokarditis, Herzinsuffizienz, Kardiosklerose, Kardiomyopathie, Verdickung des interventrikulären Septums;
- die Verwendung von Arzneimitteln, die die Erregbarkeit oder den Stoffwechsel von Myokardzellen beeinflussen - Antidepressiva, Adrenomimetika, Psychostimulanzien, Herzglykoside;
- Bindegewebsdysplasie ist eine erbliche Pathologie, die durch eine unzureichende Produktion von Kollagenproteinen gekennzeichnet ist und sich in einer Hypermobilität der Gelenke, einer erhöhten Hautelastizität, beeinträchtigten Stoffwechselprozessen im Myokard äußert;
- Veränderungen des Elektrolytgehalts im Blut - Natrium, Kalium, Kalzium, Magnesium;
- übermäßige körperliche Anstrengung - SRDS ist bei Sportlern weit verbreitet.
Mögliche Erscheinungsformen und Folgen für den Körper
Wenn die Repolarisation verletzt wird, stört es eine Person in der Regel nicht. Daher wird dieses Syndrom bei fast jedem entweder bei einer vorbeugenden medizinischen Untersuchung oder bei der Untersuchung auf eine andere Krankheit festgestellt.
Wenn Symptome auftreten, dann nur bei einer Verletzung der Repolarisation vor dem Hintergrund einer Herzkrankheit. Dann kann der Patient über Herzschmerzen, Schwindel, schnellen Puls usw. klagen.
Ich werde oft gefragt, ob eine Verletzung der myokardialen Repolarisation gefährlich ist, insbesondere während der Schwangerschaft. Nein, aber es kann auf das Vorliegen einer Herzkrankheit hinweisen.
Das SRRZH galt lange Zeit als absolut harmlos, es wurde mit einem "Zufallsfund" verwechselt. Viele Jahre klinischer Studien haben dies jedoch fraglich gemacht.
Es stellte sich heraus, dass Personen, die im EKG Anzeichen von SRPC zeigten, ein sehr hohes Risiko haben, in Zukunft (nach einigen Jahren) eine paroxysmale supraventrikuläre Tachykardie, Vorhofflimmern und ein Wolff-Parkinson-White-Syndrom zu entwickeln.
So werden Abweichungen festgestellt
Die wichtigste und einzige Methode zur Diagnose von Verletzungen der ventrikulären Repolarisation ist die Elektrokardiographie. Auf dem Film sind unspezifische Veränderungen der T-Welle sichtbar (hauptsächlich in den Brustableitungen) - sie wird hoch, spitz oder umgekehrt, ihre Amplitude nimmt ab, sie kann negativ sein.
Von weit größerem Interesse ist die EKG-Diagnostik des SRPC, bei der folgende Hauptsymptome festgestellt werden:
- Erhebung des ST-Segments;
- Punkt j, „Kamelbuckel“, „Osborne-Welle“ - eine Kerbe im absteigenden Teil des ST-Segments;
Auch eine Verkürzung der PQ- und QT-Intervalle kann beobachtet werden.
Die Entschlüsselung des Kardiogramms erfordert besondere Sorgfalt des Arztes, da die ST-Strecken-Hebung bei anderen, schwerwiegenderen Pathologien auftritt - Angina pectoris, Myokardinfarkt, Perikarditis usw. Meist hilft das Krankheitsbild bei der Differentialdiagnose nicht weiter, weil SRDS wird von keinerlei Symptomen begleitet.
Wenn ich jedoch bei einem Erwachsenen (besonders nach 40 Jahren) obige Veränderungen am Film feststelle, dann verordne ich zusätzlich Stresstests, d.h. ein EKG erstellen, während der Patient mäßige körperliche Aktivität ausübt - auf einem Fahrradergometer oder Laufband (Laufband). Mit SRDS normalisiert sich das Kardiogramm. Dies hilft mir, eine Differentialdiagnose bei einer schmerzlosen Form von Angina pectoris und Herzinfarkt zu stellen.
Bei einem undefinierten EKG-Bild wende ich spezielle Tests mit Medikamenten an. Dem Patienten wird Kaliumchlorid oder Novocainamid injiziert. Nach 30 Minuten wird ein EKG erstellt. Bei SRDS werden die Symptome deutlicher.
Um mögliche Herzrhythmusstörungen zu erkennen, führe ich bei meinen Patienten ein tägliches (Holter-) EKG-Monitoring durch.
Da sich SRPC vor dem Hintergrund organischer Herzerkrankungen entwickeln kann, verschreibe ich die Echokardiographie zur Beurteilung der morphologischen Struktur des Myokards.
Behandlung und richtige Beobachtung
Es gibt Hinweise auf den Einsatz sogenannter „energotroper“ Medikamente (Carnitin, Kudesan), die Stoffwechselvorgänge im Myokard normalisieren. Die Repolarisationsstörungen selbst bedürfen jedoch in der Regel keiner Behandlung.
Ich ziehe es vor, den Zuständen und Pathologien, die das Auftreten von Verstößen verursacht haben, mehr Aufmerksamkeit zu schenken, und wenn sie entdeckt werden, direkte therapeutische Maßnahmen (Medikamente und Nichtmedikamente), um sie zu beseitigen.
Liegen keine Erkrankungen vor, ist in Zukunft eine regelmäßige ärztliche Überwachung erforderlich. Unterziehen Sie sich mindestens einmal im Jahr einer minimalen kardiologischen Untersuchung - Vollzeituntersuchung, EKG-Aufzeichnung, Langzeitüberwachung.
Bei einem längeren SRR-Kurs verwende ich Magnesiumpräparate, um das Auftreten von Herzrhythmusstörungen zu verhindern, seltener Antiarrhythmika (Amiodaron).
Wenn sich lebensbedrohliche Arrhythmien entwickeln, kann eine Radiofrequenzablation erforderlich sein.
Fachberatung
Der Ausdruck "Verletzung der Repolarisation" sollte den Patienten nicht erschrecken. Aber Sie sollten es auch nicht ignorieren. Bei Vorliegen dieser Pathologie sollten Sie untersucht werden, um die Ursache herauszufinden.
Angesichts der potentiellen Gefahr von SRDS (das Auftreten von Herzrhythmusstörungen) empfehle ich meinen Patienten als vorbeugende Maßnahme, das Rauchen, intensive körperliche Aktivität und die Einnahme von Medikamenten, die den Puls verlangsamen, aufzugeben.
Klinischer Fall
Vor kurzem sah ich einen Patienten, der zu mir kam mit Beschwerden über Atemnot, verschlimmert durch Gehen, Treppensteigen und nachts. Er leidet seit mehreren Jahren an arterieller Hypertonie. Keine Behandlung erhalten.Bei einer allgemeinen Untersuchung wird ein Anstieg der Pulsfrequenz auf bis zu 126 pro Minute festgestellt, der Bluthochdruck beträgt bis zu 150/95 mm Hg. Art., Schwellung der Füße und des unteren Drittels der Beine, Vergrößerung und Schmerzen der Leber beim Abtasten.
Es wurde ein EKG durchgeführt. Dekodierung - Sinustachykardie, diffuse Störungen in den Repolarisationsprozessen des linksventrikulären Myokards, Anzeichen einer linksventrikulären Hypertrophie. Der Patient wird zur Echokardiographie überwiesen. Die Holter-Überwachung zeigte keine anderen pathologischen Anomalien. Das Ergebnis ist Hypertrophie und Dilatation (Expansion) des linken Herzens, eine Abnahme der linksventrikulären Ejektionsfraktion - 55%. Klinische Diagnose: „Chronische Herzinsuffizienz Stadium IIB, NYHA Funktionsklasse II. Hintergrunderkrankung: Hypertonie Stadium III, arterielle Hypertonie 2 Grad. Vorgeschriebene Behandlung: Begrenzung der Salzaufnahme auf 3 g pro Tag, Bisoprolol 5 mg 1-mal täglich, Perindopril 10 mg 1-mal täglich, Amlodipin 5 mg 1-mal täglich.
Sollten Sie Angst vor der Diagnose haben
Repolarisationsstörungen sind an sich weder gefährlich noch lebensbedrohlich. Wenn Ihr Kardiogramm eine solche Aufschrift enthält, seien Sie nicht beunruhigt. Dies ist ein Grund, nach einer möglichen Ursache zu suchen. Wenn dies nicht gefunden wird, müssen Sie regelmäßig einen Kardiologen zur regelmäßigen Untersuchung aufsuchen.