Ursachen der Pathologie
Fibrillation, Ventrikelflattern treten aufgrund der Pathologie des Durchgangs des Impulses durch das Myokard auf. Diese Rhythmusstörungen sind aufeinanderfolgende Stadien in der Entwicklung eines Prozesses. In der ICD-10 (Internationale Klassifikation der Krankheiten 10 Revision) werden sie in einer Überschrift zugeordnet.
Eine Funktionsstörung der Herzbahnen kann resultieren aus:
- große Narbe (eine Folge eines Myokardinfarkts);
- fokale Postinfarkt-Kardiosklerose;
- ischämische Herzerkrankung;
- akuter Myokardinfarkt;
- Kardiomyopathie mit schwerer Kardiomyozytenhypertrophie;
- Dilatation (Streckung der Wände) der Herzkammern;
- arrhythmogene Kardiomyopathie;
- Myokarditis (Entzündung des Herzmuskels);
- Ventilfehler;
- schwere Vergiftung (einschließlich alkoholischer Laster).
Symptome und Anzeichen von Kammerflimmern
VF ist ein lebensbedrohlicher Zustand. Es entwickelt sich plötzlich, das Opfer entwickelt schnell ein Bild des klinischen Todes. Wenn ihm jedoch ein Kammerflattern (Kontraktion der Muskelfasern mit einer Frequenz von mehr als 200 Mal pro Minute) vorausgeht, kann der Patient möglicherweise Zeit haben, sich über Folgendes zu beschweren:
- Brustschmerzen;
- ein Gefühl eines beschleunigten Herzschlags (2-3 Mal pro Sekunde oder mehr);
- Schwindel, Orientierungsverlust im Raum;
- Übelkeit, die zu Erbrechen führen kann;
- vermehrtes Schwitzen;
- gestörter Rhythmus und Schwierigkeiten beim Atmen;
- allgemeine Schwäche.
Diese Symptome können nicht länger als 15-20 Sekunden dauern. Wenn sich VF entwickelt, verliert der Patient die Fähigkeit, zusammenhängend zu sprechen. Bei der Untersuchung müssen Sie auf Folgendes achten:
- Bewusstlosigkeit;
- Blässe der Haut mit Akrozyanose (bläuliche Farbe der Ohrläppchen, Nasenspitze);
- krampfhafte Muskelkontraktionen (treten 35-45 Sekunden nach Beginn eines Anfalls auf, kann von unwillkürlichem Wasserlassen oder Stuhlgang begleitet sein);
- ein Zustand des klinischen Todes, der 2 Minuten nach Beginn des VF eintritt, wenn keine Hilfe geleistet wird:
- Erweiterung der Pupillen (normalerweise verengen sie sich, wenn eine Person in einem hellen Raum die Augenlider anhebt, aber hier verursacht das Öffnen der Augen keine physiologische Reaktion);
- es ist unmöglich, den Puls zu fühlen (sowohl an der Radialarterie (peripher, geht am Handgelenk) als auch an der Hauptarterie (groß: Halsschlagader, Femoral);
- die Atmung stoppt.
Um die Diagnose zu bestätigen, ist es jedoch notwendig, eine instrumentelle Studie durchzuführen - Elektrokardiographie.
Wie äußert sich die Krankheit im Elektrokardiogramm?
Kammerflimmern im EKG (Elektrokardiogramm) hat mehrere Entwicklungsstadien:
- Flattern der Ventrikel. Dauert mehrere Sekunden, Myokardkontraktionen werden noch koordiniert. Im EKG manifestiert es sich in Form von rhythmischen Wellen mit hoher Amplitude (mit großem Abstand zwischen den oberen und unteren Biegepunkten) (es können 250-300 solcher Komplexe pro Minute auftreten).
- Krampfhaftes Stadium. Es bleiben Wellen mit hoher Amplitude, aber jetzt beträgt ihre Frequenz etwa sechshundert pro Minute. Dies ist eine Manifestation einer chaotischen unkoordinierten Kontraktion einzelner Teile des Myokards mit einer Dauer von 55-65 Sekunden.
- Flackern der Ventrikel. Eine Verschlechterung der Kontraktionsfähigkeit führt zu einer isolierten Kontraktion einzelner Gruppen von Kardiomyozyten. Das EKG zeichnet kleine Wellen (mit geringer Amplitude) mit einer Frequenz von über 100 pro Minute auf.
- Atonisches Stadium. Die Energiereserve des Myokards ist fast vollständig aufgebraucht. Es kommt zu gedämpften Kontraktionen einzelner Bereiche des Herzmuskels. Die Wellen werden noch niedriger und kleiner, ihre Frequenz überschreitet jetzt nicht 400 pro Minute.
Fotos und Beispiele von Filmen mit VF
Betrachten wir Beispiele von elektrokardiographischen Filmen und deren Beschreibungen.
- Ventrikelflattern
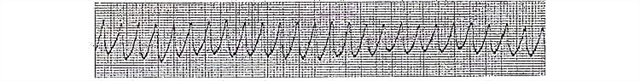
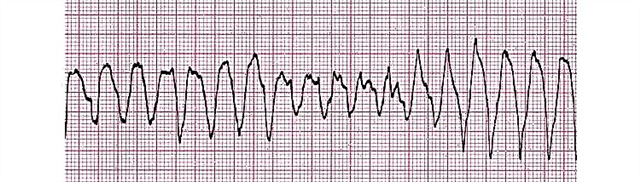
- Etappen:
- krampfhaft;
- Vorhofflimmern;
- atonisch.

- Krampfhaftes Stadium
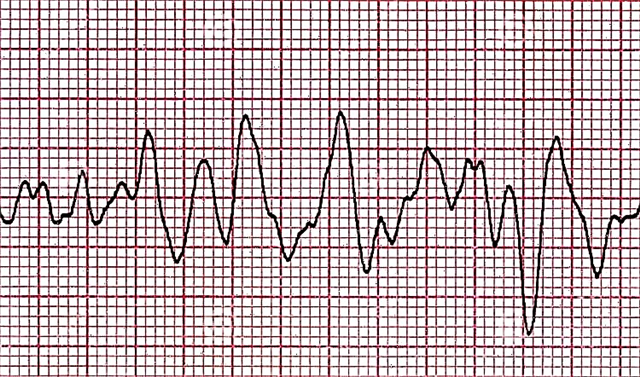
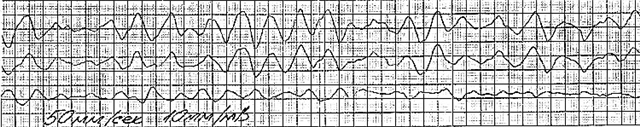
Behandlungs- und Pflegealgorithmus für VF
Da VF ein Zustand ist, der eine unmittelbare Bedrohung für das Leben des Patienten darstellt, gibt es ein dokumentiertes Protokoll für Maßnahmen, wenn ein solcher Anfall auftritt. Da der Patient oft nach dem Übergang in den klinischen Tod behandelt wird, beginnt alles mit der Reanimation.
Wenn eine Person während der konvulsiven Phase von VF gefunden wird, ist es nur sinnvoll, den Kopf vorsichtig davon abzuhalten, auf die darunter liegende Oberfläche zu schlagen. Gerollte Kleidung kann verwendet werden, um die Auswirkungen abzufedern. Es ist verboten, den Mund des Opfers zu öffnen, die Zunge zu erreichen und die Gliedmaßen festzuhalten.
Dringender Handlungsbedarf
Algorithmus der Aktionen nach Priorität:
- Bewusstsein des Patienten prüfen: mit Stimme rufen, wenn er nicht antwortet, sanft an den Schultern schütteln (damit der Kopf nicht von der Liegefläche abfällt und nicht daran entlangwackelt; die Bewegungsrichtung ist von oben nach unten).
- Beurteilen Sie das Vorhandensein eines Pulses. Dazu wird empfohlen, die Finger einer Hand in der oberen Hälfte um den mittleren Teil des Halses (Trachea) zu legen.
- Wenn kein Puls vorhanden ist, rufen Sie einen Krankenwagen (oder vertrauen Sie ihn jemandem an).
- Auf Atmung prüfen. Sie müssen Ihre Wange zum Mund und zur Nase des Opfers beugen, die Amplitude der Brustbewegungen beobachten und gleichzeitig die Luftbewegung mit Ihrer Haut (falls vorhanden) spüren. Falls erforderlich, Atemwege freimachen.
- Führen Sie eine indirekte Herzmassage (in dieser Situation ist dies die wichtigste) und künstliche Beatmung durch.
Wenn das Rettungsteam eintrifft, werden sie:
- weiterhin Reanimationsmaßnahmen durchführen;
- schließen Sie einen Herzmonitor und einen Defibrillator an (bei modernen Modellen werden diese beiden Geräte kombiniert);
- nach der Aufnahme eines Elektrokardiogramms und der Bestätigung des Vorliegens von VF wird eine Defibrillation durchgeführt (die Entladungen werden alle 2 Minuten mit zunehmender Intensität vor dem Hintergrund der Herzdruckmassage abgegeben, bis sich der Rhythmus normalisiert hat);
In Ermangelung eines Defibrillators wurde früher empfohlen, einen präkordialen Schlag durchzuführen (mit einer Faust auf das untere Drittel des Brustbeins), aber aufgrund von Verletzungen und komplexen Ausführungstechniken wird die Verwendung jetzt nicht empfohlen.
- bei Bedarf werden solche Medikamente verabreicht:
- Adrenalin;
- Amiodaron;
- Lidocain.
Welche Behandlung sollte ein Patient mit Kammerflimmern erhalten?
Kammerflimmern im Notfall sollte eine Defibrillation umfassen. Depolarisationswellen rollen chaotisch durch das Myokard, und daher sind Thoraxkompressionen oder Medikamente wahrscheinlich wirkungslos.
Wenn der (normale) Sinusrhythmus des Patienten durch die Bemühungen des Rettungsteams wiederhergestellt wird, besteht die Gefahr eines Rückfalls. Um das Risiko eines zweiten Anfalls zu verringern, werden folgende Medikamente verschrieben:
| Gruppe von Medikamenten | Vertreter | Zweck der Ernennung |
|---|---|---|
| Antiarrhythmikum | Lidocain Amiodaron | Verhinderung des Wiederauftretens von Kammerflimmern unmittelbar nach einem Anfall |
| Bisoprolol Nebivolol | Langfristige Unterstützung einer adäquaten Herzfrequenz | |
| Orale Antikoagulanzien | Warfarin Rivaroxaban | Vorbeugung von Thrombusbildung und Embolie (Verstopfung) von Blutgefäßen durch sie |
| Infusionstherapie | Ringer-Stereofundin Lactat Trisol Chlosalt Natriumbicarbonat | Wiederherstellung des Wasser-Elektrolyt-Gleichgewichts des Körpers (es sorgt für einen adäquaten Ablauf der Erregungs- und Kontraktionsprozesse in den Herzzellen) |
Gibt es Operationstechniken?
- Implantation eines Kardioverter-Defibrillators. Dieses Gerät wird in der Nähe des linken Schlüsselbeins angebracht und Elektroden davon werden an das Herz gehalten. Es überwacht die Gleichmäßigkeit der Herzfrequenz. Wenn ein VF-Anfall auftritt, gibt dieses Gerät eine Entladung ab.
- Koronarangioplastie (Stenting der Koronararterien).Wenn VF vor dem Hintergrund einer ischämischen Herzkrankheit aufgetreten ist, wird diese Operation die eigentliche Ursache des Anfalls beseitigen und einen Rückfall verhindern.
- Koronararterienbypasstransplantation (Bypasswege zur Wiederherstellung des Blutflusses im Pool einer der Koronararterien). Es ist sinnvoll, wenn dem Auftreten von VF eine ischämische Attacke vorausging.
Wie oft müssen Sie zur Kontrolle beim Kardiologen kommen?
Besuche beim Kardiologen sollten durchgeführt werden:
- Routinemäßig einmal alle 6 Monate (wenn die medikamentöse Behandlung von Kammerflimmern richtig gewählt ist und sich die Herzfrequenz stabilisiert hat).
- Ungeplant. Ein Arztbesuch ist notwendig, wenn:
- wiederkehrende Arrhythmien;
- präsynkopale und synkopische Zustände (Ohnmacht, Schwindel);
- Verschlechterung des Gesundheitszustands;
- schlechte Verträglichkeit der verordneten Therapie.
Wie beeinflusst VF die Lebenserwartung?
Bei erfolgreicher Defibrillation (und effektiver bei großwelligem VF) überlebt der Patient und die Prognose für das weitere Leben ist relativ günstig.
Bei Kammerflimmern ist das Myokard anfälliger für Schäden (ausgedehnter Infarkt) aufgrund von Sauerstoffmangel (Hypoxie). Dies kann zu einem erhöhten Risiko eines plötzlichen Todes führen, insbesondere wenn:
- es besteht eine atherosklerotische Läsion der Koronararterien;
- chronische Hypodynamie wird beobachtet;
- der Patient raucht;
- alkoholische Getränke werden von ihm oft und in großen Mengen konsumiert;
- übergewichtig oder fettleibig;
- eine Person leidet an Diabetes mellitus;
- eine arterielle Hypertonie vorliegt und eine medikamentöse Grundtherapie nicht eingesetzt wird.
Bei richtig gewählter antiarrhythmischer Therapie ist die Lebensprognose günstig.
Schlussfolgerungen
Unregelmäßige Kontraktion einzelner Muskelbündel im ventrikulären Myokard verursacht deren Flimmern. Ohne sofortige Kardioversion (Wiederaufnahme des Rhythmus) ist ein plötzlicher Herztod sehr wahrscheinlich.
Die Klinik ist unspezifisch: Der Patient ist bewusstlos, blass, oft ohne Puls, keine Atmung und erweiterte Pupillen. Kriterium für die Diagnosestellung ist ein charakteristisches elektrokardiographisches Bild (Wellen unterschiedlicher Amplitude).
Eine spezifische Therapie ist eine Defibrillatorentladung. Zukünftig ist eine ärztliche und ggf. operative Behandlung sinnvoll.








