Die Arteriosklerose ist eine Variante der Arteriosklerose, die durch eine Verdickung der Gefäßwand gekennzeichnet ist. Betroffen sind vor allem die Gefäße mittleren und großen Kalibers, häufiger die Aorta, ihre Äste und der Sinus carotis. Dieser Prozess steht im Zentrum vieler Herz-Kreislauf-Erkrankungen. Die häufigsten davon sind Herzinfarkte und Schlaganfälle. Sie sind auch die Hauptursache für die hohe Sterblichkeit in den Industrieländern. Vergessen Sie jedoch nicht, dass die Pathologie auch die Arterien der unteren Extremitäten betrifft, über die wir heute sprechen werden.
Arteriosklerose mit und ohne Stenose: Was ist der Unterschied und wie stellt man die richtige Diagnose?
Der Prozess basiert auf der Bildung einer atherosklerotischen Plaque, die auftritt, wenn sich die folgenden Stadien der Bildung ändern:
 Fett (Lipid) Fleck;
Fett (Lipid) Fleck;- faseriger Plaque;
- komplizierte Plakette.
Durch Destabilisierung dieser (Trauma, Schädigung) wird folgende Reaktionskaskade ausgelöst:
- Ulzeration des Plaquedeckels, gefolgt von Adhäsion von Blutplättchen und Bildung von Thrombosen, was zu einer verstärkten Verengung der Arterie führt;
- Ausdünnung des Reifens und dadurch Mikrobluten;
- unter der Plaque bildet sich eine Nekrose und ein Aneurysma (Gefäßerweiterung).
Die Folgen von allem, was darüber liegt, können sein:
- Herzinfarkt;
- Schlaganfälle;
- Thrombose;
- Ruptur von Aneurysmen.
Zu den wichtigsten Risikofaktoren gehören laut der European Society of Cardiology:
- eine fettreiche Ernährung;
- Rauchen;
- Einnahme von Alkohol;
- sitzende Lebensweise;
- ein Anstieg von Cholesterin, Triglyceriden, Lipoproteinen niedriger Dichte im Blut;
- hoher Blutdruck;
- Diabetes mellitus;
- Übergewicht;
- Mangel an Lipoproteinen hoher Dichte im Blut;
- erhöhte Blutgerinnung;
- krankheiten, die zu einer Abnahme der Elastizität der Blutgefäßwände führen oder von entzündlichen Prozessen darin begleitet werden;
- hohe Konzentrationen von C - reaktivem Protein im Blut;
- männliches Geschlecht;
- älteres Alter;
- erbliche Neigung zu Krankheiten.
Betrachten wir nun den Unterschied zwischen stenosierender und nicht stenosierender Atherosklerose am Beispiel der Arterien der unteren Extremitäten, da diese Begriffe am häufigsten verwendet werden, wenn sie auf sie angewendet werden.
Ist das Gefäßlumen zu mehr als 50 % gefüllt, spricht man von einer Stenose, bei weniger als 50 % nicht.
Der Unterschied in den Symptomen und bei der Untersuchung eines Patienten
 Es gibt 4 Stufen:
Es gibt 4 Stufen:
- Der erste ist präklinisch: Beinschmerzen treten beim Gehen langer Strecken oder bei starker körperlicher Anstrengung auf.
- Die zweite - Schmerzen treten auf, wenn eine Entfernung von 250-1000 Metern überwunden wird.
- Drittens: Schmerzen treten beim Gehen von 50-100 Metern auf.
- Viertens: Geschwüre, Gangrän können sich bilden, starke Schmerzen in den Beinen sorgen schon in Ruhe.
Aufgrund der anatomischen Merkmale sind die ersten beiden Stadien charakteristisch für eine nicht stenosierende und die letzten beiden für eine stenosierende Atherosklerose der unteren Extremitäten, da bei einer Verengung von mehr als der Hälfte des Lumens zusätzliche Symptome auftreten, die wir weiter unten betrachten werden.
Arteriosklerotische Erkrankung der unteren Extremitätenarterien ohne Stenose
Wie bereits oben erwähnt, ist bei dieser Variante der Arteriosklerose das Gefäß zu weniger als 50 % verstopft.
Häufige Patientenbeschwerden
Im Anfangsstadium der Krankheit zeigen die Patienten in der Regel keine Beschwerden oder die Patienten messen den Symptomen keine Bedeutung bei.
Die Hauptmerkmale sind:
- Schmerzen in Hüften, Gesäß, unterem Rücken, Wadenmuskulatur;
- erhöhte Schmerzen bei körperlicher Betätigung;
 Kälte der Haut im Bereich der Beine;
Kälte der Haut im Bereich der Beine;- Brechreiz;
- Schwindel;
- Taubheitsgefühl in den Gliedmaßen, "kriechendes Kriechen", Kribbeln;
- Verfärbung der Haut (Blässe);
- schlechte Wundheilung;
- Krämpfe in den Muskeln der unteren Extremitäten;
- Juckreiz, Abschälen der Haut der Beine;
- Vergröberung der Nägel und der Haut der Füße;
- Risse, Haarausfall an den Beinen.
Erforderliche Kriterien für die Diagnose:
- Der Anstieg des systolischen Blutdrucks (BP), während der diastolische nicht ansteigt.
- Die Haut der Beine, insbesondere der Füße, fühlt sich kalt an.
- Ein Bluttest auf: Cholesterin, Triglyceride, Lipoproteine niedriger Dichte - die Indikatoren sind erhöht; Lipoproteine hoher Dichte - reduziert.
- Abschwächung der Pulsation in den Hauptarterien der Extremitäten.
- Doppler-Ultraschall. Echographische Zeichen der Pathologie: das Vorhandensein und die Bestimmung der Größe von Plaques, langsamer Blutfluss in den Gefäßen, deren Beschädigung und Wandtrauma.
- Angiographie - Stellen mit Vasokonstriktion sind sichtbar (bis zu 50% des Lumens).
- Auch die Computertomographie ist teilweise in der Lage, alle oben genannten Veränderungen zu erkennen.
Hinweise zur Behandlung
Die Therapie wird für jeden Patienten individuell ausgewählt, beinhaltet aber hauptsächlich:
 Statine: Simvastatin, Atorvastatin, Rosuvastatin (sofern keine Kontraindikationen vorliegen).
Statine: Simvastatin, Atorvastatin, Rosuvastatin (sofern keine Kontraindikationen vorliegen).- Vasodilatatorische Medikamente (Spasmolytika): Nitrate, Papaverin, Dibazol.
- Zur Vorbeugung von Thrombosen: Thrombozytenaggregationshemmer - Aspirin, Courantil, Clopidogrel; Antikoagulanzien - Warfarin, Rivaroxaban, Dabigatran.
- Vitamine und Antioxidantien.
- Ein gesunder Lebensstil mit dem Ziel, Gewicht zu verlieren.
- Blutdruckkontrolle - Es wird nicht empfohlen, einen Anstieg der systolischen Blutdruckwerte über 140 mm Hg zuzulassen.
- Sportunterricht, Schwimmen, Heimtrainer.
- Behandlung chronischer Krankheiten.
- Verweigerung von Alkohol, Rauchen, übermäßigem Konsum von Kaffee und Tee.
- Eliminieren Sie tierische Fette und Salz, erhöhen Sie die Menge an Obst und Gemüse in der Ernährung.
Die Dauer der medikamentösen Therapie beträgt 1,5 - 2 Monate. Es ist notwendig, den Kurs 4 Mal im Jahr zu wiederholen.
Prognose für die Zukunft und Beobachtungsregeln durch einen Arzt
Nehmen Sie diese Krankheit nicht als Satz. Eine Verengung der Arterien ohne Stenose ist kein kritischer Punkt. Das Wichtigste ist, zu versuchen, das Fortschreiten des atherosklerotischen Prozesses zu stoppen, was durch Befolgen der oben genannten Empfehlungen erreicht werden kann.
Stenosierende Arteriosklerose der großen Arterien der unteren Extremitäten
Die Pathologie ist gekennzeichnet durch alle oben beschriebenen Symptome der vorherigen Form ohne Okklusion sowie einige zusätzliche charakteristische Anzeichen einer stenosierenden Atherosklerose:
 Lahmheit (zuerst beim Gehen für lange Strecken und schließlich für kurze);
Lahmheit (zuerst beim Gehen für lange Strecken und schließlich für kurze);- Rötung und Kälte der Füße;
- Schwellung der Füße;
- Schmerzen in den Wadenmuskeln, Gesäß, Oberschenkeln und im unteren Rückenbereich nehmen zu (treten auch nachts und in Ruhe auf);
- trophische Geschwüre;
- Gangrän.
Prüfungsänderungen
Ein charakteristisches Merkmal dieses Zustands ist, dass die Verengung des Lumens der Gefäße mehr als 50% beträgt und der Zustand der Wand viel schlechter ist. Dies zeigt sich an Angiographie, Doppler-Ultraschall (Blutfluss wird stärker verlangsamt als bei Nicht-Senosierung oder sogar gestoppt), Computertomographie. Bei der körperlichen Untersuchung das Fehlen von Pulsationen in den Hauptarterien, Ödemen, Geschwüren, Gangrän.
Behandlungsprinzipien
Zur medizinischen Versorgung des Patienten werden alle oben beschriebenen konservativen Methoden angewendet, die bei nicht stenotischer Atherosklerose anwendbar sind.
Oft greifen Ärzte auf die Behandlung eines Patienten mit chirurgischen Methoden zurück:
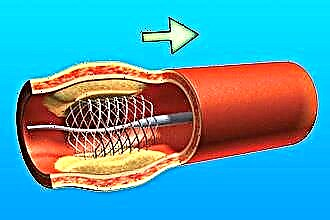 Ballondilatation.
Ballondilatation.- Angioplastie.
- Stenting der betroffenen Arterien (weit verbreitet bei koronarer Herzkrankheit)
- Prothetik des beschädigten Gefäßbereichs. Es wird synthetisches Material verwendet.
- Bei der Bypass-Operation wird ein künstlicher Kanal angelegt, der den nicht funktionierenden Teil der Arterie umgeht.
- Thrombendarteriektomie - Entfernung von Plaque in einem Gefäß.
- Amputation (Abschneiden des distalen Teils der Extremität) bei Gangrän.
Erholungsprognose
Wie wir sehen, ist die Prognose für die Genesung nicht so günstig, wie wir es gerne hätten, da die Krankheit oft zu einer Behinderung führt. Wenn der chirurgische Eingriff rechtzeitig durchgeführt wird, ist es möglich, die Extremität und ihre Funktion zu erhalten, aber nicht vollständig wiederherzustellen.
Schlussfolgerungen
Bei vorzeitiger Behandlung kann diese Pathologie schwere Manifestationen haben. Allen Patienten, die sich in der "Risikozone" befinden (und dies ist eine Familienanamnese, schlechte Gewohnheiten und andere Punkte), wird dringend empfohlen, den Einfluss negativer Faktoren zu korrigieren, um die Lebensqualität und Lebensdauer zu erhöhen.

 Fett (Lipid) Fleck;
Fett (Lipid) Fleck; Kälte der Haut im Bereich der Beine;
Kälte der Haut im Bereich der Beine; Statine: Simvastatin, Atorvastatin, Rosuvastatin (sofern keine Kontraindikationen vorliegen).
Statine: Simvastatin, Atorvastatin, Rosuvastatin (sofern keine Kontraindikationen vorliegen). Lahmheit (zuerst beim Gehen für lange Strecken und schließlich für kurze);
Lahmheit (zuerst beim Gehen für lange Strecken und schließlich für kurze); Ballondilatation.
Ballondilatation.